Epicondilite (gomito del tennista): sintomi, cure e rimedi efficaci
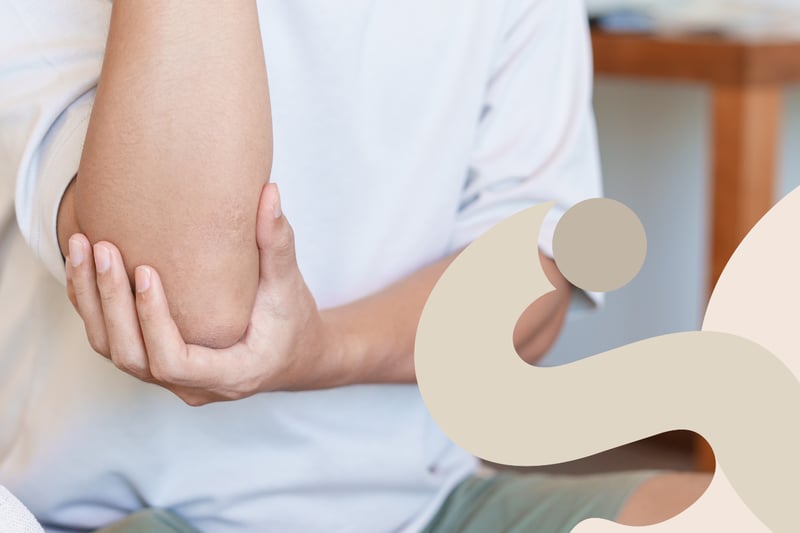
Epicondilite o gomito del tennista: che cos'è e come inizia
L’epicondilite, conosciuta anche come gomito del tennista, è una tendinopatia, cioè una degenerazione dei tendini che si inseriscono sulla parte esterna del gomito (epicondilo omerale), e non una semplice “infiammazione passeggera”. I tendini coinvolti sono principalmente quelli degli estensori del polso e delle dita, che lavorano quando stringiamo, solleviamo o ruotiamo oggetti.
Per capire come inizia l’epicondilite, bisogna notare un dolore lieve, iniziale e sporadico sulla parte esterna del gomito, che compare durante alcuni movimenti (aprire una bottiglia, stringere una mano, alzare un peso) e che poi, con il tempo, diventa più frequente e intenso.
Il nome “gomito del tennista” deriva dal fatto che il gesto tecnico del rovescio nel tennis sollecita molto questi tendini, ma questa patologia ortopedica è comune anche in chi non ha mai preso in mano una racchetta: può colpire chiunque utilizzi in modo ripetitivo polso e avambraccio, sia nello sport che nel lavoro o nelle attività quotidiane.
Le cause principali e i fattori di rischio: perché viene il gomito del tennista?
La causa principale dell’epicondilite è il sovraccarico funzionale: i tendini, sollecitati in modo eccessivo e ripetuto nel tempo, perdono la loro struttura normale e sviluppano microlesioni che, se non trattate, diventano croniche.
Le attività e le categorie più a rischio sono le seguenti.
- Attività sportive: tennis, padel, squash, scherma, sollevamento pesi e tutte le discipline che comportano movimenti ripetitivi di polso e gomito.
- Professioni: idraulici, muratori, carpentieri, pittori, parrucchieri, musicisti, ma anche chi lavora molte ore al computer (uso prolungato di mouse e tastiera).
- Hobby: giardinaggio, bricolage, fai-da-te, lavori manuali ripetitivi.
- Fattori individuali: età compresa tra i 30 e i 50 anni, debolezza muscolare dell’avambraccio, tecnica sportiva scorretta, postura inadeguata durante il lavoro.
Quando questi fattori si sommano, aumenta notevolmente il rischio di sviluppare il gomito del tennista.
I sintomi dell’epicondilite: come riconoscere il dolore
Capire quali sono i sintomi dell’epicondilite aiuta a intervenire in tempo. I segnali tipici sono i seguenti.
- Dolore puntiforme sulla parte esterna del gomito: spesso acuto alla pressione sulla zona dell’epicondilo.
- Irradiazione del dolore lungo l’avambraccio verso il polso: il dolore può scendere lungo il dorso dell’avambraccio.
- Aumento del dolore durante movimenti specifici: sollevare una bottiglia, stringere la mano, ruotare una maniglia, estendere il polso contro resistenza (es. prendere una borsa pesante).
- Sensazione di debolezza nella presa: afferrare oggetti risulta più difficile; si ha la sensazione che “scappino dalle mani”.
- Rigidità al mattino o dopo periodi di inattività: il gomito può risultare “bloccato” o rigido, migliorando lentamente con il movimento.
All’inizio i sintomi compaiono solo durante lo sforzo; se trascurati, il dolore può persistere anche a riposo.
Cosa succede se non si cura l’epicondilite?
Cosa succede se non si cura l’epicondilite? Trascurarla, sperando che “passi da sola”, può portare a una cronicizzazione del disturbo. Il dolore, inizialmente legato solo a determinati movimenti, tende infatti a diventare sempre più frequente, fino a comparire anche in attività molto leggere o a riposo.
Nel tempo, questo può causare:
- riduzione importante della forza dell’avambraccio;
- difficoltà a svolgere normali attività quotidiane (sollevare una pentola, scrivere, usare il computer);
- limitazioni nel lavoro e nello sport;
- peggioramento della qualità di vita, per il dolore continuo e il fastidio.
Un intervento tempestivo consente invece di contenere la degenerazione del tendine, abbreviare i tempi di recupero e prevenire le complicanze.
Le cure e i rimedi più efficaci per sfiammare il tendine
Le cure per l’epicondilite più efficaci partono quasi sempre da un approccio conservativo, soprattutto nelle fasi iniziali.
- Riposo funzionale: ridurre o sospendere temporaneamente le attività che provocano il dolore (sport, lavori ripetitivi), senza immobilizzare completamente il braccio.
- Crioterapia: applicare ghiaccio per 10-15 minuti più volte al giorno aiuta a ridurre dolore e infiammazione locale (sempre con un panno tra ghiaccio e pelle).
- Utilizzo di tutori o bracciali appositi: bendaggi o fasce per epicondilite scaricano parte della tensione dal tendine malato, riducendo il dolore durante i movimenti.
- Terapie farmacologiche: l’uso di farmaci antinfiammatori (FANS) topici o sistemici va sempre valutato con il medico, soprattutto se il dolore è intenso o persistente.
Queste misure rappresentano il “primo soccorso” e vanno spesso integrate con un percorso fisioterapico dedicato.
Il percorso di cura in Smart Clinic: dalla fisioterapia alle terapie mirate
In Smart Clinic, il trattamento dell’epicondilite si basa su un approccio multidisciplinare, che unisce competenze ortopediche, fisiatriche e fisioterapiche.
Tra le terapie strumentali e manuali più utilizzate:
- Tecarterapia: utilizza il calore endogeno per migliorare la circolazione locale, ridurre dolore e favorire la riparazione dei tessuti tendinei.
- Laserterapia: sfrutta l’energia luminosa per ottenere un effetto antinfiammatorio e antalgico mirato.
- Onde d’urto: indicata soprattutto nei casi resistenti, stimola biologicamente il tendine e favorisce i processi di rigenerazione.
- Terapia manuale e massoterapia: trattano le tensioni muscolari dell’avambraccio, migliorano la mobilità e riducono la sofferenza del tendine.
Nei casi più complessi, possono essere prese in considerazione infiltrazioni (es. corticosteroidi, PRP), valutate sempre dal medico in base alla gravità del quadro e alla risposta alle terapie conservative. Tutto il percorso viene infine personalizzato in base a professione, abitudini di vita, età e obiettivi funzionali del paziente.
Epicondilite: i tempi di recupero e come prevenire le ricadute
Alla domanda “epicondilite: tempi di recupero?”, la risposta è dipende: ci sono fattori da considerare che vanno dalla gravità del danno tendineo, alla tempestività con cui si inizia la cura e alla modalità di gestione quotidiana dell’arto. In genere, la guarigione può richiedere da poche settimane a diversi mesi. Nei casi cronici più datati, il percorso può essere più lungo, ma comunque efficace con le giuste strategie.
La fase finale del recupero è essenziale per evitare che il problema si ripresenti. Alcune strategie di prevenzione includono:
- Esercizi specifici di stretching e rinforzo: esercizi eccentrici e allungamenti guidati dal fisioterapista per rinforzare i muscoli estensori dell’avambraccio.
- Correzione del gesto tecnico nello sport: migliorare la tecnica del colpo nel tennis o nel padel, adeguare racchetta e cordatura.
- Correzione dell’ergonomia sul lavoro: regolazione della postazione al computer, dei movimenti ripetitivi in ambito manuale.
- Riscaldamento adeguato: eseguire sempre un buon riscaldamento muscolare e articolare prima di attività fisiche intense o movimenti ripetitivi.
Un percorso ben strutturato permette spesso un ritorno alle attività abituali in condizioni ottimali.
Domande frequenti (FAQ) sull’epicondilite
Quanto tempo ci vuole per guarire dall’epicondilite?
In media, da 6 a 12 settimane per i casi lievi-moderati trattati tempestivamente; fino a diversi mesi per le forme croniche. La risposta è sempre individuale.
Quali esercizi posso fare per l’epicondilite?
In genere si consigliano esercizi di stretching degli estensori del polso e rinforzo eccentrico guidato da un fisioterapista. Evita esercizi improvvisati senza supervisione.
Devo andare dall’ortopedico o dal fisiatra/fisioterapista?
L’ortopedico è il primo riferimento per la diagnosi; il fisiatra e il fisioterapista sono fondamentali per il percorso riabilitativo. Spesso lavorano in sinergia.
Epicondilite o epitrocleite: quali sono le differenze?
L’epicondilite interessa la parte esterna del gomito (estensori del polso), l’epitrocleite la parte interna (flessori del polso). I movimenti che scatenano il dolore e la zona dolente sono opposti.